Junge Katzen sind häufiger von hepatischer Enzephalopathie betroffen als alte. AC Manley / Shutterstock.com
Hepatische Enzephalopathie bezeichnet eine Reihe neurologischer Veränderungen, die auftreten, wenn die Leber bestimmte Giftstoffe nicht aus dem Blut filtert. Glücklicherweise ist diese Erkrankung bei Katzen selten, aber wenn Ihre Katze kürzlich damit diagnostiziert wurde, fragen Sie sich möglicherweise, wie ernst sie ist und welche Behandlungsmöglichkeiten es gibt.
In diesem Artikel erfahren Sie, welche Ursachen eine hepatische Enzephalopathie bei Katzen haben kann, wie man sie erkennt und welche Behandlungsmöglichkeiten bestehen.
Was ist hepatische Enzephalopathie?
„Hepatisch“ bedeutet Leber und „Enzephalopathie“ bezeichnet eine Erkrankung, die das Gehirn betrifft. Zusammen beschreiben diese Begriffe eine Reihe neurologischer Symptome, die auftreten, wenn sich Giftstoffe im Gehirn ansammeln. Dies passiert, wenn die Leber, die normalerweise für die Entfernung von Giftstoffen aus dem Blutkreislauf verantwortlich ist, nicht richtig funktioniert oder wenn die Giftstoffe die Leber umgehen.
Vielleicht fragen Sie sich, woher diese Giftstoffe kommen. Sie können entstehen, wenn normale Prozesse im Körper gestört sind. Ein Beispiel ist Ammoniak – eine hochgiftige Verbindung –, das entsteht, wenn Proteine im Magen-Darm-Trakt abgebaut werden. Normalerweise gelangt Ammoniak während der Verdauung direkt in die Leber, wo es in eine harmlose Substanz umgewandelt wird.
Wenn die Leber jedoch nicht richtig funktioniert oder Ammoniak die Verarbeitung in der Leber umgeht, können toxische Konzentrationen im Körper erreicht werden, die das Gehirn schädigen.
Hepatische Enzephalopathie ist nicht nur eine Katzenkrankheit. Sie kann auch bei Hunden, Menschen und anderen Tieren auftreten. Katzen können entweder leicht betroffen sein oder einen schweren Verlauf zeigen, der manchmal zum Tod führen kann. Glücklicherweise ist hepatische Enzephalopathie bei Katzen jedoch selten.
Ursachen der hepatischen Enzephalopathie bei Katzen
Es gibt verschiedene mögliche Ursachen für eine hepatische Enzephalopathie bei Katzen.
Portosystemische Shunts
Ein portosystemischer Shunt (PSS), auch Lebershunt genannt, ist ein Blutgefäß, das dem Blut fälschlicherweise erlaubt, um die Leber herum zu fließen, anstatt durch sie hindurch. Dadurch wird der Entgiftungsprozess der Leber umgangen. Dies gilt als die häufigste Ursache für hepatische Enzephalopathie bei allen Tieren, einschließlich Katzen.
Ein angeborener portosystemischer Shunt ist ein Shunt, mit dem Katzen geboren werden. Ein Tier kann auch aufgrund einer chronischen Lebererkrankung oder anderer Erkrankungen einen oder mehrere Shuntgefäße entwickeln (erworbener portosystemischer Shunt).
Angeborene Shunts kommen bei Katzen viel häufiger vor, und die Anzeichen treten normalerweise bei jüngeren Katzen auf. Einige Katzenrassen könnten einem höheren Risiko ausgesetzt sein, darunter Siamkatzen, Himalaya-Katzen, Burma-Katzen und Perserkatzen.
Hepatische Lipidose
Die auch als Fettlebererkrankung bezeichnete hepatische Lipidose ist die zweithäufigste Ursache für hepatische Enzephalopathie bei Katzen. Eine hepatische Lipidose tritt auf, wenn eine Katze (insbesondere eine übergewichtige oder fettleibige Katze) abrupt aufhört zu fressen. Bereits nach 24 Stunden werden Fettreserven im Körper mobilisiert und lagern sich in der Leber ab. Dieser Prozess überfordert die Leber, sodass sie nicht mehr richtig funktioniert.
Akutes Leberversagen
Akutes Leberversagen kommt seltener vor. Die häufigsten Ursachen für akutes Leberversagen sind die Einnahme von Giftstoffen (wie Paracetamol/Tylenol), eine schwere Infektion oder Entzündung sowie ein Trauma.
Chronisch entzündliche Lebererkrankung
Hepatische Enzephalopathie ist eine seltene Nebenwirkung einer häufigen chronischen Erkrankung der Leber und der Gallenwege bei Katzen, die als Cholangitis/Cholangiohepatitis-Syndrom oder CCHS bezeichnet wird. CCHS kann viele Ursachen haben, darunter Infektionen, chronische Entzündungskrankheiten (insbesondere in Verbindung mit chronischer Pankreatitis und/oder entzündlichen Darmerkrankungen) sowie Krebs. Die Entwicklung einer hepatischen Enzephalopathie kann davon abhängen, wie schwer die Krankheit ist und wie viel Leberfunktion im Laufe der Zeit verloren gegangen ist.
Klassifizierung der hepatischen Enzephalopathie bei Katzen
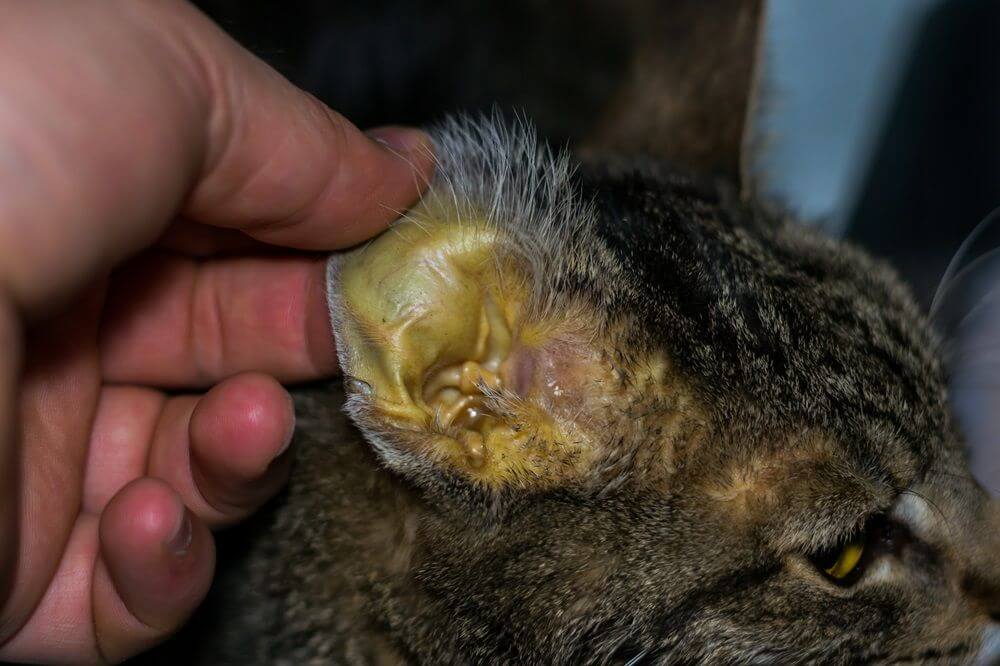
Ikterus oder Gelbsucht, eine Gelbfärbung der Haut, ist ein Anzeichen für eine Lebererkrankung wie hepatische Enzephalopathie bei Katzen. Todorean-Gabriel / Shutterstock.com
Die hepatische Enzephalopathie wird auf zwei Arten klassifiziert. Die erste Klassifizierung basiert auf der Ursache der Krankheit:
- Typ A: Verursacht durch akutes Leberversagen.
- Typ B: Verursacht durch portosystemischen Blut-Shunt.
- Typ C: Wird durch Zirrhose (chronisches Leberversagen) verursacht, bei der erworbene Shunts und eine schlechte Leberfunktion miteinander kombiniert werden.
Die zweite Einteilung erfolgt nach der Schwere der Symptome:
- Grad 1 (leicht): Leichte Lethargie (geringe Energie) und Anzeichen von Desorientierung oder Verwirrung.
- Grad 2 (mittelschwer): Zunehmende Lethargie, Persönlichkeitsveränderungen, leichtes Wackeln beim Gehen und unangemessenes Verhalten (Verunreinigung des Hauses oder verändertes Sozialverhalten wie Anzeichen von Angst oder Aggression).
- Grad 3 (fortgeschritten): Zunehmende Anzeichen von Wackeligkeit beim Gehen (Ataxie), Verwirrtheit, übermäßiger Speichelfluss, (vorübergehender) Verlust des Sehvermögens, im Kreis laufen, den Kopf gegen eine Wand drücken, erhebliche Persönlichkeitsveränderungen und zunehmende Schläfrigkeit.
- Grad 4 (schwer): Minimale oder fehlende Reaktion auf Reize, erhebliche geistige Trägheit oder Lethargie, Krampfanfälle und Koma. Katzen mit diesen Symptomen haben ein hohes Risiko für den Tod.
Der Grad hängt normalerweise von der zugrunde liegenden Krankheit ab. Ein Fall von Grad 4, der schwerwiegendste, wird beispielsweise häufig durch akutes Leberversagen oder ein Trauma verursacht.
Das häufigere Vorliegen portosystemischer Shunts oder chronischer Erkrankungen trägt zu den anderen drei Schweregraden bei. Eine nicht früh genug erkannte Krankheit kann zu höheren Schweregraden führen.
Symptome einer hepatischen Enzephalopathie bei Katzen
Damit Symptome einer hepatischen Enzephalopathie auftreten, muss die Leberfunktion etwa zu 70 % beeinträchtigt sein. Alternativ können auch ein oder mehrere portosystemische Shuntgefäße vorhanden sein.
Neben den Symptomen der einzelnen Schweregrade können bei Katzen mit fortgeschrittener Lebererkrankung zusätzlich noch weitere Anzeichen auftreten:
- Ikterus/ Gelbsucht (Gelbfärbung der Augen, der Haut und des Zahnfleisches)
- Schlechter Appetit
- Erbrechen
- Durchfall
- Gewichtsverlust
Komplikationen der hepatischen Enzephalopathie bei Katzen
Tritt eine hepatische Enzephalopathie akut auf oder wird sie über einen längeren Zeitraum nicht diagnostiziert, können die Komplikationen schwerwiegende und lebensbedrohliche Ausmaße annehmen.
In diesen akuten oder schweren Fällen sammeln sich andere toxische Substanzen sowie Ammoniak so stark an, dass eine gefährliche Schwellung des Gehirns (Hirnödem) entstehen kann. Dies tritt häufig bei Katzen auf, die Anzeichen eines Komas oder Krampfanfälle zeigen.
Diagnose einer hepatischen Enzephalopathie bei Katzen
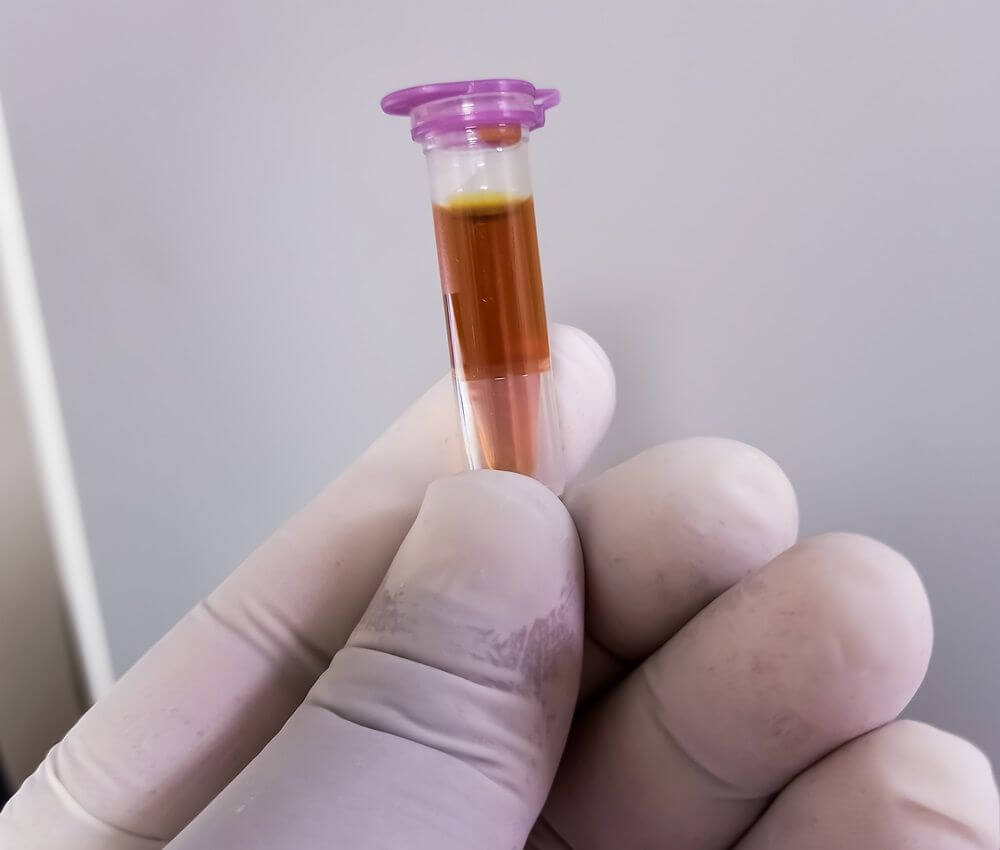
Wenn eine Katze an hepatischer Enzephalopathie leidet, kann ihr Blutserum eine ungewöhnliche gelbe oder braune Farbe annehmen. Babul Hosen / Shutterstock.com
Vor der Diagnose führt der Tierarzt eine gründliche körperliche Untersuchung Ihrer Katze durch und sammelt medizinische Informationen. Wenn Sie Symptome einer hepatischen Enzephalopathie melden, wird der Tierarzt Ihre Katze wahrscheinlich auf neurologische Erkrankungen oder Anzeichen eines Leberversagens untersuchen.
Katzen können bei Gesundheitsproblemen wahre Rätsel sein – wenn sie uns doch nur sagen könnten, was nicht stimmt. Da einige Symptome bei verschiedenen Krankheiten auftreten können, wird Ihr Tierarzt möglicherweise zusätzliche Tests anordnen, um die Diagnose zu bestätigen.
Blutbild
Ihr Tierarzt wird möglicherweise eine Blutuntersuchung anordnen, um Folgendes zu überprüfen:
- Alanin-Aminotransferase, ein wichtiges Leberenzym
- Alkalische Phosphatase
- Bilirubin, ein gelbes Pigment, das bei erhöhten Werten Anzeichen von Gelbsucht verursachen kann
- Blutzucker
Gallensäuretest
Bei dieser Blutuntersuchung wird speziell die Fähigkeit der Leber zur Verarbeitung von Ammoniak bewertet. Sie stellt den bevorzugten unterstützenden Test zum Screening auf einen portosystemischen Shunt dar.
Blutgerinnungs-/Koagulationstests
Eine weitere Funktion der Leber ist die Produktion bestimmter Faktoren, die eine normale Blutgerinnung ermöglichen. Diese Untersuchung kann zur Unterstützung der Diagnose eines Leberversagens oder bei Verdacht auf Blutungen empfohlen werden.
Urinuntersuchung
Mit einem Urinteststreifen kann der Bilirubingehalt im Urin gemessen werden. Bilirubin im Urin deutet darauf hin, dass es sich aufgrund eines Leber- oder Gallenflussproblems im Blutkreislauf angesammelt hat.
Ultraschall
Dies ist der bevorzugte Test, um nach portosystemischen Shunts zu suchen. Es gibt verschiedene Arten und Lokalisationen dieser abnormen Gefäße. Mit Ultraschall können Blutgefäße direkt visualisiert und die Umleitung des Blutflusses lokalisiert werden. Ultraschall ist auch sehr nützlich, um das Lebergewebe selbst zu betrachten und Zell- sowie Gewebeproben zu entnehmen, die bei der Diagnose hilfreich sein können.
CT und MRT
Computertomographie (CT) und Magnetresonanztomographie (MRT) sind fortschrittliche Bildgebungsverfahren, die ebenfalls zur Suche nach portosystemischen Shuntgefäßen eingesetzt werden können, insbesondere wenn diese mit Ultraschall schwer identifizierbar sind. Mit diesen Verfahren können auch andere Ursachen für neurologische Erkrankungen im Gehirn und Rückenmark erkannt werden.
Röntgen
Röntgenaufnahmen sind für die Diagnose spezifischer Lebererkrankungen nur begrenzt hilfreich, können jedoch bei der Feststellung einer abnormalen Lebergröße oder eines großen Tumors sowie beim Ausschluss anderer Ursachen für die Symptome einer Katze von Nutzen sein.
Behandlungen für hepatische Enzephalopathie bei Katzen

Wenn man einer übergewichtigen Katze beim Abnehmen hilft, kann das Risiko einer Leberlipidose (Fettlebererkrankung) senken, die eine Ursache für hepatische Enzephalopathie bei Katzen darstellt. Andriy Blokhin / Shutterstock.com
Die Behandlung einer hepatischen Enzephalopathie bei Katzen hängt von der Ursache und dem Schweregrad der Erkrankung ab.
Unabhängig von der Ursache muss eine sehr schwere Erkrankung des Grades 4 sofort in einer Tierklinik behandelt werden, die in der Lage ist, fortgeschrittene Notfälle zu versorgen. Eine Notfallbehandlung ist notwendig, um die Flüssigkeitsschwellung um das Gehirn schnell zu reduzieren und Patienten mit aktiven Krampfanfällen zu behandeln.
Leichtere Fälle von hepatischer Enzephalopathie können medizinisch behandelt werden. Die folgenden Behandlungen konzentrieren sich darauf, den Ammoniakspiegel im gesamten Körper zu senken.
- Lactulose: Wird auch als Abführmittel verwendet. In diesem Fall wird Lactulose aufgrund seiner Fähigkeit eingesetzt, Ammoniak aus dem Blutkreislauf in den Dickdarm zu ziehen, wo es ausgeschieden werden kann.
- Reduzierte Proteinzufuhr: Verschreibungspflichtige Diäten wie Hill’s l/d oder Royal Canin Renal Support enthalten moderatere Proteinmengen und sind zudem besser verdaulich. Eine Proteinbeschränkung auf sehr niedrige Mengen ist nicht sinnvoll, da diese Katzen dennoch einen hohen Proteinbedarf haben. Änderungen der Proteinzufuhr sind nicht in allen Fällen notwendig, können aber dazu beitragen, die Ammoniakproduktion im Verdauungstrakt durch den Proteinabbau zu reduzieren.
- Antibiotika: Niedrigere Dosen von Metronidazol können eingesetzt werden, um die Anzahl der Ammoniak produzierenden Bakterien im Magen-Darm-Trakt zu reduzieren. Obwohl die langfristige Einnahme von Antibiotika nicht ideal ist, kann diese Strategie erforderlich sein, wenn der Zustand einer Katze gut darauf anspricht.
- Nahrungsergänzungsmittel für die Leber: Je nach Art der vorliegenden Lebererkrankung können zur Unterstützung der Lebergesundheit Nahrungsergänzungsmittel wie S-Adenosylmethionin (SAMe) und Mariendistel (Denamarin) empfohlen werden.
- Operation: Bei einem portosystemischen Shunt kann eine Operation eine Option sein. Wenn das Shuntgefäß identifiziert werden kann, kann es chirurgisch verschlossen werden, sodass der Blutfluss aus dem Magen-Darm-Trakt nicht länger die Leber umgeht. Dies kann in vielen Fällen eine sehr erfolgreiche Option darstellen, insbesondere wenn die Diagnose frühzeitig gestellt wird.
Tipps zur Katzenpflege
Folgendes sollten Sie hinsichtlich der hepatischen Enzephalopathie bei Katzen beachten:
- Bei jungen Katzen ist das Risiko für portosystemische Shunts am höchsten. Anzeichen für schlechtes Wachstum und fortschreitende neurologische Veränderungen bei einer jungen Katze sollten so schnell wie möglich untersucht werden.
- Übergewichtige Katzen sind stärker gefährdet, aber jede Katze kann durch plötzlichen Appetitverlust eine Leberlipidose entwickeln. Wenn Ihre Katze plötzlich aufhört zu fressen, warten Sie nicht länger als 24 Stunden, bis Sie einen Tierarzt aufsuchen.
- In den meisten Fällen ist die hepatische Enzephalopathie das Ergebnis einer chronischen Entwicklung. Jährliche Untersuchungen und Laboruntersuchungen zur Gesundheitsüberwachung können für eine frühzeitige Diagnose hilfreich sein.
- Geben Sie Ihrer Katze niemals Medikamente für Menschen, da einige davon eine Leberschädigung verursachen können (z. B. Paracetamol).
Vorbeugung von hepatischer Enzephalopathie bei Katzen
Eine der am besten vermeidbaren Ursachen für hepatische Enzephalopathie ist die Aufnahme von Giftstoffen oder ein Trauma. Auf der Website der ASPCA Animal Poison Control finden Sie eine umfassende Liste giftiger Pflanzen, Lebensmittel und Haushaltsprodukte (einschließlich Medikamente für Menschen), damit Sie diese außerhalb der Reichweite Ihrer Katze aufbewahren können.
Katzen mit portosystemischen Shunts werden meist mit ihnen geboren. Eine frühzeitige Erkennung und Diagnose sind entscheidend.
Chronische Lebererkrankungen bei Katzen sind eine seltene Ursache für hepatische Enzephalopathie, aber eine frühzeitige Erkennung durch ein- oder zweimal jährlich durchgeführte Gesundheitsüberwachungen ist hilfreich. Wenn Therapien zur Behandlung der zugrunde liegenden Lebererkrankung früher begonnen werden, ist eine hepatische Enzephalopathie weniger wahrscheinlich, und eine schwere Erkrankung kann verhindert werden.
-
Williams, K. Hepatische Enzephalopathie. VCA Animal Hospitals.
-
Center, SA (10. August 2023). Hepatische Enzephalopathie bei Kleintieren. Merck Veterinary Manual.
-
Brister, J. Hepatische Enzephalopathie bei Hunden und Katzen. Veterinary Partner.
-
Twedt, DC Hepatische Enzephalopathie – Katze. Purina Vet Center.
-
Lidbury, JA, Cook, AK, & Steiner, JM (2016). Hepatische Enzephalopathie bei Hunden und Katzen. Journal of Veterinary Emergency and Critical Care, 26(4), 471–487.
-
Dacvim, ACKD (2020, 27. April). Lebererkrankung bei Katzen (Proceedings). DVM 360.
-
Choi, J., & Kim, J. (1. Mai 2023). Feline Hyperammonämie im Zusammenhang mit funktionellem Cobalaminmangel: Ein Fallbericht . PubMed Central (PMC).
-
Konstantinidis, AO, Patsikas, MN, Papazoglou, LG, & Adamama-Moraitou, KK (2023). Angeborene portosystemische Shunts bei Hunden und Katzen: Klassifizierung, Pathophysiologie, klinische Präsentation und Diagnose. Veterinary Sciences, 10(2), 160.
-
Portosystemischer Shunt. (nd). Cornell University College of Veterinary Medicine.